导读:探讨美国退伍军人健康管理局信息系统的优势及其在医疗协同中的作用。通过分析美国退伍军人健康管理局信息系统自研发以来的使用情况,阐明系统在医疗及病人信息管理中的优势,分析其在医疗协作过程中的现实意义。作为美国最大的整合式卫生保健系统,美国退伍军人健康管理局信息系统建立了统一化、标准化、集中管理、分布使用的医院信息系统,为医疗服务开展提供必要条件和重要支撑,从而提高患者就医的连续性、便捷性和就医体验。美国退伍军人健康管理局信息系统可为我国新组建的退伍军人事务部建设和医疗服务集团及医疗机构在病人相关信息管理等医疗协调方面提供经验借鉴。
2018年3月,第十三届全国人民代表大会第一次会议批准了国务院机构改革方案,我国设立退役军人事务部,作为国务院的组成部门。2018年4月16日上午,中华人民共和国退役军人事务部正式在北京挂牌。退役军人事务部对国内是新生事物,但放眼国外特别是美国,设立该类机构有成熟的经验可循。早在1989年,美国就成立了“退伍军人事务部”(Department of Veterans Affairs,VA),为美国退伍军人及家属提供伤残赔偿金、养老金、教育、住房贷款、人寿保险、职业康复、遗属福利、医疗福利和安葬等权益及服务。其值得一提的退伍军人健康管理局(Veterans Health Administration,VHA)是其重要组成部分,在绩效管理与信息化方面目前成为全球公立医疗体系的样板。将对其信息化建设特别是医疗机构协同方面的作用进行分析,以期为我国退役军人服务管理机构建设和医疗机构建设方面提供有益借鉴。
1 VHA概况
退伍军人健康管理局(VHA)拥有美国最大的综合医疗保健系统,包括1 233个医疗保健机构,其中168个VA医疗中心和1 053个门诊诊所,每年为超过890万退伍军人提供服务。1995年前,VHA存在官僚主义严重、效率低下、治疗水平一般等问题,使其备受批评;同时面临财务压力,一方面医疗卫生支出不断增加,另一方面政府财政投入跟不上,政府预算从1977年占联邦财政预算的5%下降到1996年的2.5% 。从1995年开始,退伍军人健康管理局(VHA)经历了许多结构性变革,在系统内涵上从“医院系统”转变为“卫生系统”,在服务模式上从“安全网”模式转变为侧重于健康促进和疾病预防的模式。每个退伍军人整合式服务网络(Veterans Integrated Service Networks, VISN)包括若干VA医疗系统、医疗中心、门诊、社区门诊和退伍军人中心。因此是纵向整合的卫生服务系统。这种变化需要进行结构转型,包括扩大基于社区的门诊服务、家庭护理等。
2 VHA信息系统
2.1 基本情况 VHA从1990年代早期僵化、官僚的医疗保健系统到当前VHA的转变,其中医疗质量已经成为医疗保健行业的基准。1997年底,作为系统重构的一部分,VHA开始推出对原有健康信息技术的企业范围内的升级版,被称为“VistA”(Veterans Health Information Systems and Technology Architecture, 退伍军人健康信息系统和技术架构)。该系统覆盖了130家医院、7个管理中心,有近200个模块。到1999年,所有VHA医疗机构已经完全实施了基于图形用户界面(Graphical User Interface, GUI)的电子健康记录(Electronic Health Record, EHR),现被称为“计算机化病历系统”(Computerized Patient Record System, CPRS)。这一系统允许在VA医疗机构共享数据。因此,VistA/CPRS是全美最大的整合式卫生信息系统,每年为4.1 M的退伍军人服务,覆盖1300个卫生服务站点,包括163家医院和800余家诊所、门诊部,有180 000名员工、85 000名各类培训对象,目前被认为是整体上最优秀的卫生信息系统。国际评论者称VHA的 EHR为“临床信息学的金标准”。
2.2 内容与功能 VistA/CPRS的功能有:系统范围的基于计算机的患者病历功能,临床决策支持功能,医疗机构间的通信能力和数据的二次开发利用能力。该系统可允许临床医生以各种方式及时查看患者诊疗相关信息,包括所有诊断、过敏、用药、病程记录、实验室和影像检查结果、门诊就诊记录和出院小结。此外,CPRS具有完全的计算机化医嘱输入(Computerized Physician Order Entry, CPOE)功能。同时,CPRS还具有许多高级功能,如临床数据存储库(Clinical Data Repository, CDR)、隐私保护,通过提供实时数据改善临床工作流程,临床决策支持与临床提醒,临床实时警报系统,通知系统和疾病管理功能。最近增加的模块包括VistA影像系统。其应用范围包括:可用于家庭护理、门诊服务、住院服务、ICU和长期护理部门,从而提供各就诊时间(纵向)的患者病历。
VistA允许在VA医疗机构之间共享数据。各VA医疗机构的数据,汇总到区域性和全国性数据仓库,对于追踪患者在整个VHA系统的诊疗情况,从而为增强治疗服务的协调性提供支撑。
通过广泛的终端用户反馈和许多建议的变化,CPRS得到了不断完善,以满足临床医生的需求,促进临床改善计划,产生了26个不同版本,以不断提升功能,并由此提高VHA临床医生的生产力。
3 VHA信息系统在医疗协同中的作用
3.1 为患者就诊转诊协同提供支撑 退伍军人在VA社区诊疗门诊就诊或转诊,可以两种不同的方式启动:一是VA医生可以代表老兵通过计算机化病人记录系统(CPRS)提交就诊/转诊请求;另一种是,老兵可以通过VA医疗机构或当地VA工作人员请求就诊/转诊。所有VA社区门诊就诊/转诊由VA社区诊疗协调员处理,诊疗协调员将确认老兵的资格。如果一个老兵被确认有资格通过退伍军人就诊选择项目(Veterans Choice Program,VCP)就诊,诊疗协调员在承包商门户网站向健康网络和TriWest(Health Net and TriWest)上传就诊/转诊请求和相关医疗文件。一旦健康网络或TriWest收到文件,第三方管理员(TPA)将与老兵取得联系,同时,将向老兵介绍VCP项目中其应享受的待遇,并要求确认接受这些医疗服务。如果老兵重申他接受VCP项目,老兵可以选择他的医疗机构,并与第三方管理员协调安排预约。老兵的预约信息将被输入到承包商门户网站,以便诊疗协调员查看。诊疗协调员每天将查看承包商门户网站的预约信息。在预约之后,诊疗协调员将预约信息输入到VA内的预约管理系统,并将老兵的状态更新为“预定”。这个过程的很多环节都体现出信息系统在医疗协同中的重要作用。
3.2 为退伍军人健康信息共享提供支撑 退伍军人并非只能在VA系统就诊,有近3/4的退伍军人拥有其他社会保险或私立保险,并在公立或私立医疗机构就诊。为增强军人在不同医疗机构之间就诊的便捷性,2009年4月9日,奥巴马总统向国防部和退伍军人事务部签署命令,要求为军队成员创建统一的终身电子健康记录——虚拟终身电子健康档案(Virtual Lifetime Electronic Record, VLER),实现军队成员相关信息的共享。军队成员包括了现役军人和退伍军人,共享信息内容分为两部分:个人信息、健康信息。这些健康相关信息在国防部、退伍军人事务部、私立医疗机构、其他政府办机构是共享的。目前,VLER成为全美卫生信息系统互操作的催化剂和未来信息交换的典范,具有以下特点:一是共享性,即患者就诊历史的全面信息,无论在哪里接受医疗保健均可访问;二是便捷性,避免患者在不同医疗机构就诊时携带纸质病历;三是安全性,健康数据共享信息需要经过患者授权,一经授权,信息在10年之内共享。VLER项目的实施,提高了医疗服务连续性和协调性,改善了诊疗效果,减少了重复检查,保证诊疗的一致性,从而提高安全,节约时间、费用及其他资源。
一项对12个VAH站点关于VLER满意度的调查显示,90%受访者评价非常积极,63%报告参与时无疑虑或犹豫,在有疑虑的人中(37%),隐私和安全被视为主要原因。大多数认为潜在利益超过风险,96%受访者感到VLER会使退伍军人受益。受访者参与VLER的主要原因依次是:改善了医疗服务协调性,方便、节省时间,紧急情况下能及时获取信息。
3.3 为飓风受灾老兵医疗救助提供支撑 VistA系统在2005年卡特里娜飓风受灾老兵医疗救助中提供了有力支撑,是该系统在医疗协同中的又一个生动案例。新奥尔良市从属VISN第16区,其数据库储存了在该区接受过治疗的所有病人医疗信息。2005年8月29日,卡特里娜飓风登陆新奥尔良,退伍军人医疗中心全面断电。VISN 16马上建立了基于网络的数据仓库,使授权用户可以通过网络搜索病人信息,同时,将储存在新奥尔良市的病人数据备份并转移到休斯敦,使医务人员通过VistA远程浏览病人信息。还为慢性病人提供处方药。位于田纳西州的退伍军人邮寄药品中心存储了近2000万例药品处方,医务人员可远程浏览获取病人处方信息。飓风灾后,退伍军人患者的数据被传输到48个州的200多个站点的至少2300个用户,每天通过Vist A访问EHR数据的新奥尔良退伍军人患者数和每天通过Vist A访问新奥尔良退伍军人患者数据的退伍军人医疗中心数量在灾后的一个月内显著上升,如图1所示。
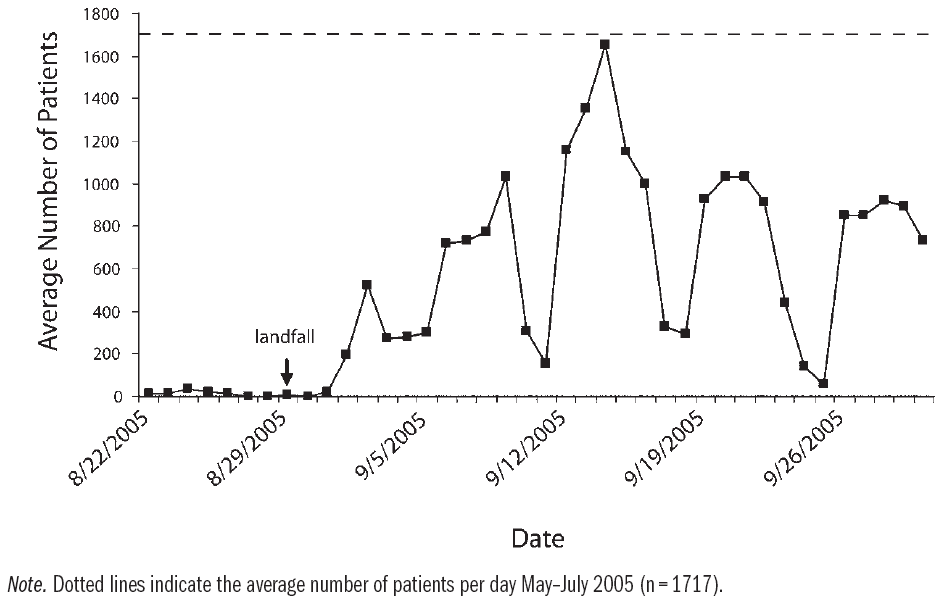
图1 每天通过VistA访问EHR数据的新奥尔良退伍军人患者数
4 VHA信息系统的应用成效
VistA系统的广泛应用,提高了VHA医疗系统治疗的连续性与协调性。Shortliffe指出,对VistA的大量投入对于国家退伍军人医院的临床诊疗和数据管理质量和效率产生了深远影响。从1996年到2004年VHA在运行效率、患者医疗费用和医疗质量方面的显著变化充分说明了这一点。
4.1 运行效率 从1996年到2004年,在VHA接受治疗的病人数由2 898 631人增加至4 910 882人,增加1 911 501人,即69.4%。患者人数增加的原因是总预算增加了68.7%。每1 000名患者全职员工当量(FTEE)从 1996年的62.7个减少到2004年的39.4名个,减少了23.3个,降幅37%。1996年底的VHA FTEE为195 151,2004年底为192 557,减少了2 594或1.33% 。
4.2 医疗费用 1996年到2004年,VHA每名患者的费用净减少0.2%。1996年,VHA每名患者每年花费5 058美元,而2004年每名患者花费5 048美元 ,每名患者每年减少10美元。1996年VHA每位患者的费用与Medicare患者的支出(5000美元)相近。到2004年,VHA每位患者的不变成本比Medicare低近26%(2004年Medicare为每个患者支付6 800美元,图2)。
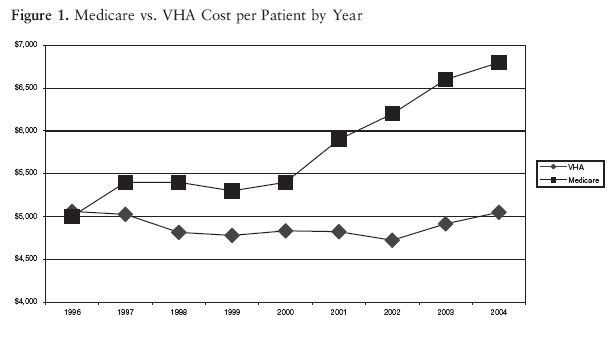
图2 Medicare与VHA每个患者每年的医疗费用
4.3 医疗质量 兰德公司的研究人员最近一项研究发现,基于294项质量测量方式,在疾病预防和治疗方面,VHA超出了美国其他卫生服务系统。在经调整的总体质量(67%对51%;差异,16个百分点[95%CI,14至18个百分点])、慢性疾病诊疗质量(72%对59%;差异,13个百分点[CI,10至17百分点])和预防性服务质量(64%vs. 44%;差异,20个百分点[CI,12至28个百分点])方面,来自VHA的患者的分数显著更高,但急症诊疗则并非如此。VHA优势在VHA绩效评估所针对的过程中最突出(66% vs 43%;差异,23个百分点[CI,21至26个百分点]),且在与VHA绩效评估无关的领域最不突出(55% vs 50%;差异,5个百分点[CI,0至10个百分点])。
表1 VHA与Medicare的医疗质量对比
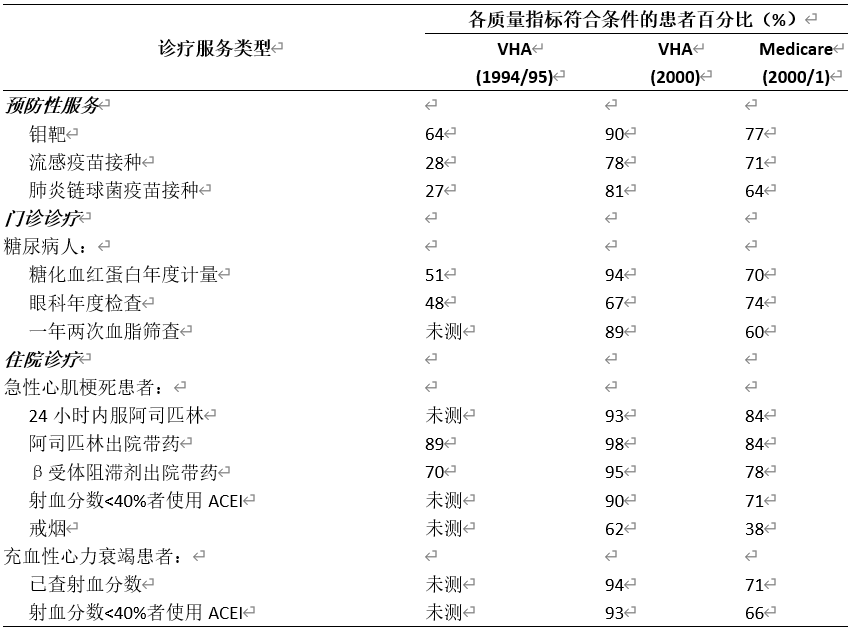
与此结论相似,Jha et al[6]指出,以所有可用且具有可比性的质量指标衡量,在多个卫生保健系统中,VHA一直是最高的。特别是预防服务和慢性病的管理过程和结果。
5 VHA信息系统建设经验借鉴
作为美国最大的整合式卫生保健系统,VHA有几个优势,可以确保在整个系统内完全采用EHR(CPRS),从而容易实现相互之间的医疗服务协同。首先,VHA是一个统一的系统,能够强制要求采用新的信息技术。其次,VHA是一个纵向整合的系统,拥有自己的诊所和医院系统。第三,VHA负责卫生保健的提供和筹资,雇用自己的医生。第四,患者进入和退出该系统的人数很小[16]。第五,VHA建立的EHR在整个系统内具有互操作性,能够在全国范围内运行[13]。VHA被认为是国家EHR标准编制的领导者,而VHA的下一代HIT系统将越来越具有可与外部互操作性。
在我国也有不少实行集中统一管理、分层分布的医疗体系,除了信息化建设标准化程度高的军队医疗体系之外,某些地方政府统一管理的医院体系,和一些公立和民营医疗集团,以及目前不少地方正在建设的包括三级、二级和一级医疗机构的紧密型医联体,也在不同程度上具有推行统一信息系统的条件,均可借鉴VHA的经验,建立统一化、标准化、集中管理、分布使用的医院信息系统,为医疗服务开展提供必要条件和重要支撑,从而提高患者就医的连续性、便捷性和就医体验。
文章来源:《中国数字医学》杂志,作者及单位:蒋义 李琨 李林,中国人民解放军总医院。
声明:本文来自中国数字医学,版权归作者所有。文章内容仅代表作者独立观点,不代表安全内参立场,转载目的在于传递更多信息。如有侵权,请联系 anquanneican@163.com。
